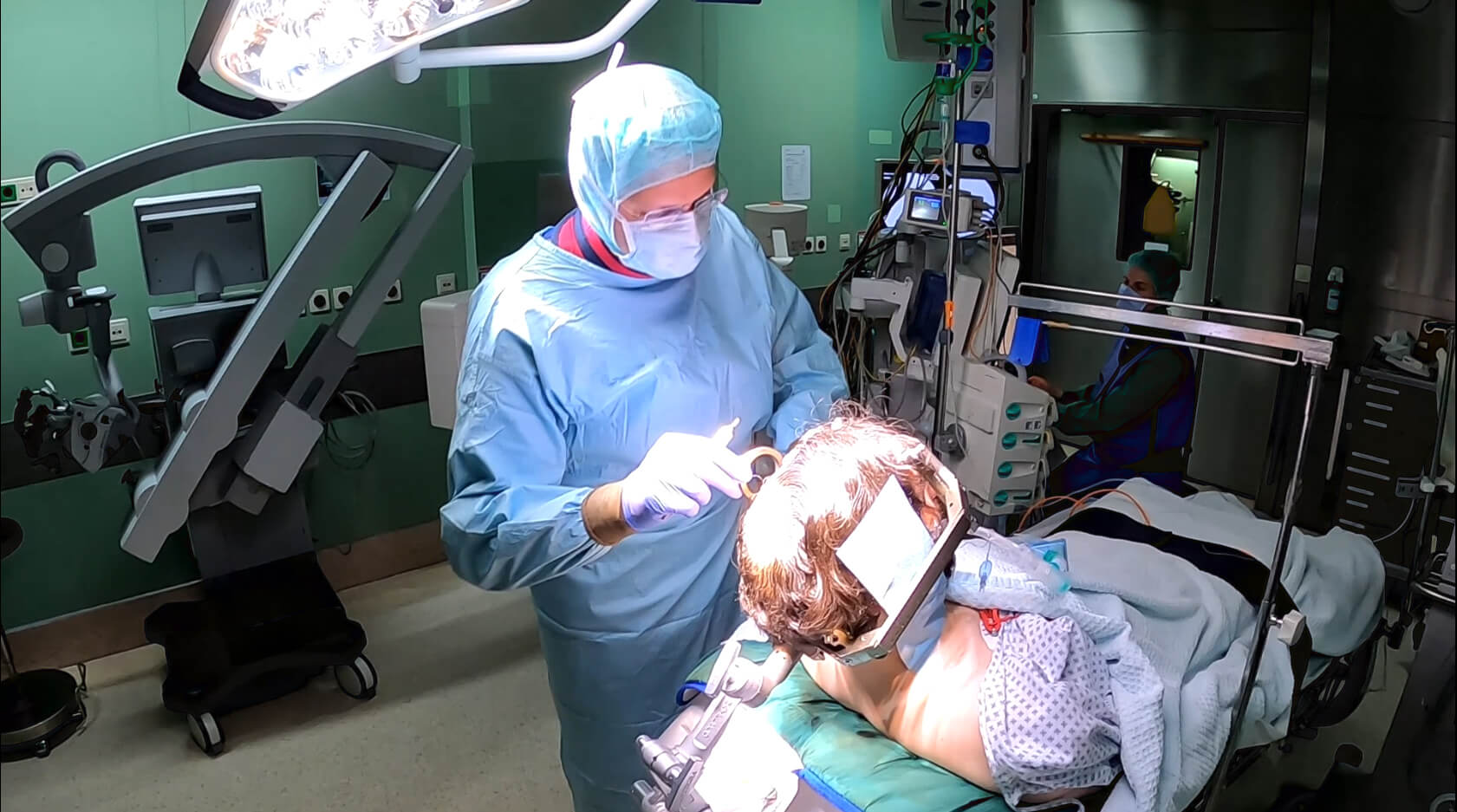
Stereotaktische Photodynamische Therapie
Mit rotem Laserlicht gegen Hirntumore
Das Glioblastom ist der am schwierigsten zu bekämpfende Hirntumor. Weil sich Gliome kaum vollständig entfernen lassen und schnell nachwachsen, ist dieser Tumor tückisch. Bisher kannte man nur konservative Therapieformen. Univ.-Prof. Walter Stummer, Direktor der Klinik für Neurochirurgie am UKM (Universitätsklinikum Münster) hat mit einem Team aus Wissenschaftlern und weiteren Ärzten die sogenannte Stereotaktische Photodynamische Therapie (PDT) entwickelt. Dabei werden feinste Glasfasern – computergestützt millimetergenau geplant – im Tumorgewebe platziert. Unter Einwirkung von rotem Laserlicht geht der Tumor so zu Grunde.
Münster (ukm/aw). Die zur Dokumentation gedrehten Bilder aus dem OP beeindrucken: Lange, rotglühende Glasfasern führen direkt in den Schädel von Arlo Radtke. In den Tumor des Patienten werden darüber rote Laserimpulse geleitet. Radtke ist der erste Patient weltweit, der im Rahmen einer neuen Studie mit der Stereotaktischen Photodynamischen Therapie behandelt wurde. „Ich stand vor der Wahl: Entweder nehme ich erneut eine Hirn‑OP in Kauf oder ich probiere es mit einer Teilnahme an der Studie“
, sagt der 40‑Jährige. Die neuartige Therapie erklärt Studienleiter Univ.-Prof. Walter Stummer so: „Das rote Laserlicht, das wir in den Tumor bringen, lässt die Tumorzellen in Verbindung mit dem Sauerstoff in den Zellen anschwellen und platzen. Im Grunde genommen wirkt das Ganze wie eine Operation – nur, dass wir das millimetergenau mit Glasfasern machen.“
Vor der OP müssen die Ärzte den Tumor allerdings sensibilisieren. „Zunächst muss Tumor gegenüber Licht empfindlich gemacht werden. Dazu geben wir dem Patienten 5‑Aminolävulinsäure (kurz: 5-ALA). Das führt dazu, dass sich – beschränkt auf das Tumorgewebe – ein roter Farbstoff, das Protoporphyrin IX, ausbildet“
, so Stummer. Das bewirkt zum einen, dass das Tumorgewebe unter einem bestimmten Licht leuchtet (fluoresziert). Das Operationsfeld wird also genau markiert. Zum anderen werden die Krebszellen durch das Protoporhyrin anfällig für Laserlicht. „Wir können auf diese Weise den Tumor sehr selektiv zerstören. Bei schwer zugänglichen, tiefliegenden Tumoren ist das gegenüber konservativen Operation ein großer Vorteil und manchmal die einzige Möglichkeit.“
Gegenüber einer Operation kombiniert mit Chemotherapie und Bestrahlung glaubt Stummer die PDT auch deshalb im Vorteil, weil die Nebenwirkungen ausbleiben. Die PDT schränkt Patienten kaum ein: Lediglich eine erhöhte Sonnenempfindlichkeit in den ersten 24 Stunden geht mit der Therapie einher. Ansonsten wird das 5-ALA verstoffwechselt und das Protoporphyrin abgebaut.
Arlo Radtke, der „Patient 1“, ist zuversichtlich, dass mit der neuen Methode sein Gliom in Schach gehalten werden kann. „Die postoperative Kernspintomographie hat gezeigt, dass der Tumor unter dem Eingriff geschmolzen ist, die erhoffte Wirkung wurde also auf jeden Fall erzielt. Ich sehe die jetzige Therapie als zusätzliche Chance auf möglichst langes Überleben.“
Info: Die hinter der Steoerotaktischen Photodynamischen Therapie stehende Arbeitshypothese wird seit April in einer randomisierten Studie unter Leitung des UKM und der Medizinischen Fakultät der WWU Münster zusammen mit den neurochirurgischen Zentren in Dresden, München, Essen und Düsseldorf überprüft. Insgesamt 100 Patienten werden innerhalb der Studie behandelt. Die Finanzierung läuft über die Deutsche Krebshilfe. Deren Neuroonkologischen Arbeitsgemeinschaft ist auch Schirmherrin. Weitere Unterstützung erhält die Studie durch Industrie (Photonamic), die mit dem Verleih von Lasergeräten an einzelne teilnehmenden Zentren Sachmittel stellt.